Las funciones que tiene el sistema reproductor femenino son:
-Producir óvulos, es decir, gametos o células sexuales.
-Alojar y proporcionar nutrientes al embrión.
-Permitir el nacimiento del nuevo ser.
-Producir hormonas.
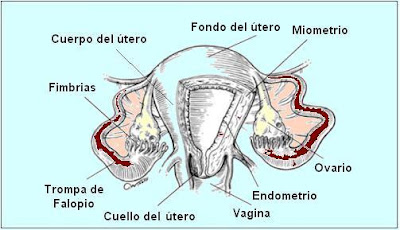
Los órganos reproductores femeninos se clasifican en internos y externos. Los órganos internos son los ovarios, las trompas de Falopio, el útero y la vagina. Los órganos externos son el monte de Venus y la vulva.
ANATOMÍA DEL SISTEMA REPRODUCTOR FEMENINO
OVARIOS
Son dos órganos glandulares de forma ovoide y algo aplanados, ubicados en la parte superior de la cavidad pelviana y a ambos lados del útero. Son de consistencia dura y miden unos 3-4 centímetros de largo por 1,5 centímetros de ancho. En la niña adquieren una coloración rosada y en la mujer adulta son gris blanquecinos con formaciones de color amarilla producto, cada 28 días aproximadamente, de la maduración de los folículos. Los folículos son acumulaciones de células esféricas dentro del ovario, formando un ovocito.
Los ovarios están sujetos en su posición a través del meso-ovario y los ligamentos suspensorio y uteroovárico. El ligamento suspensorio permite que cada ovario se una a la pared pelviana, mientras que el ligamento útero-ovárico los mantiene fijo al útero.
De afuera hacia adentro del ovario se distinguen las siguientes estructuras:
-Epitelio ovárico: es la parte que cubre a la glándula, formada por tejido epitelial cúbico.
-Corteza (estroma cortical): lugar donde se alojan los folículos en sus distintas fases de desarrollo. En la medida que el folículo madura, se aproxima a la periferia del ovario para liberar el ovocito.
-Médula (estroma medular): sitio en que se ubican los nervios y los vasos sanguíneos que nutren al ovario, rodeados de tejido conectivo laxo.
Desde el punto de vista fisiológico, el ovario contiene folículos, que son estructuras que encierran ovocitos inmaduros en distintos grados de desarrollo. Una vez que se produce la ovulación se forma el cuerpo lúteo o cuerpo amarillo, lugar de producción de hormonas como la relaxina, los estrógenos y la progesterona. La estructura de los folículos en sus distintos estadios se detalla más adelante, al tratar la formación de los ovocitos.
TROMPAS DE FALOPIO
Estas estructuras, también denominadas oviductos o trompas uterinas, comunican los ovarios con la cavidad uterina. Son conductos pares de 10-12 centímetros de longitud que se extienden desde el útero hasta las cercanías de cada ovario. Producida la ovulación, las trompas de Falopio reciben el óvulo y lo conducen hasta el útero. Además, guían y nutren a los espermatozoides para su encuentro con el ovocito y proveen de nutrientes al embrión en sus fases tempranas.
De afuera hacia adentro, las trompas están formadas por tres capas.
-Serosa: cubren toda la estructura a excepción del borde ventral.
-Muscular: formada por dos planos de músculo liso, uno externo longitudinal y otro interno circular.
-Mucosa: en contacto con la luz de las trompas, presenta numerosos pliegues. Está constituida por tejido epitelial cilíndrico ciliado, intercalado con células secretoras.
Del extremo ovárico al extremo uterino, cada trompa de Falopio presenta cuatro regiones.
Infundíbulo
Tiene forma de embudo. El borde presenta prolongaciones llamadas fimbrias, cuya misión es recibir el ovocito liberado del ovario tras la ovulación. El infundíbulo tiene un diámetro aproximado de 3 milímetros.
Ampolla
Es la región más amplia de la trompa. Tiene un trayecto sinuoso y una longitud de unos 7-8 centímetros. En el tercio superior de la ampolla se produce la fecundación. El huevo así formado se va dividiendo sucesivamente mientras recorre su camino en busca del útero para anidar en él.
Istmo
Tiene un trayecto de 3 centímetros de largo, que se estrecha conforme se acerca al útero. La región del istmo posee unos 3 milímetros de diámetro y es de consistencia dura.
Intersticio
Parte final de la trompa, de un centímetro de longitud. Se introduce en el útero atravesando sus paredes.
Regiones de las trompas de Falopio
Órgano muscular, impar y hueco, ubicado en la cavidad pelviana, por detrás de la vejiga urinaria y delante del recto. Tiene forma de cono invertido y aplanado en sentido ántero posterior, con su extremo superior en conexión con las trompas de Falopio y el inferior con la vagina. Su longitud es de 7-8 centímetros y sus paredes tienen un grosor que varía entre 1-2 centímetros. El útero presenta tres capas.
-Serosa (perimetrio): es la cubierta más externa formada por tejido conectivo.
-Muscular (miometrio): parte media muy irrigada y con gran desarrollo de musculatura lisa. Tiene la capacidad de soportar un notable estiramiento en la gestación avanzada. Sus contracciones rítmicas hace posible la salida del feto durante el parto.
-Mucosa (endometrio): ubicada en el lumen del útero, está dotada de numerosas glándulas mucosas.
El útero se divide en tres regiones: fondo, cuerpo y cérvix o cuello.
-Serosa (perimetrio): es la cubierta más externa formada por tejido conectivo.
-Muscular (miometrio): parte media muy irrigada y con gran desarrollo de musculatura lisa. Tiene la capacidad de soportar un notable estiramiento en la gestación avanzada. Sus contracciones rítmicas hace posible la salida del feto durante el parto.
-Mucosa (endometrio): ubicada en el lumen del útero, está dotada de numerosas glándulas mucosas.
El útero se divide en tres regiones: fondo, cuerpo y cérvix o cuello.
Fondo
Es la región superior del útero, de forma convexa. El límite inferior se relaciona con los orificios de las trompas de Falopio. El fondo es la región más ancha del útero, con 4-5 centímetros.
Cuerpo
Es de aspecto achatado en sentido ántero posterior, con una longitud de 5-6 centímetros. Los bordes laterales presentan los ligamentos anchos del útero. Las trompas de Falopio desembocan en la parte superior del cuerpo uterino. El grosor del cuerpo uterino es de alrededor de 2 centímetros. La parte inferior se estrecha, continuándose con el cuello o cérvix a través de un istmo.
Cuello o Cérvix
Es la parte más fija del útero. Posee forma cilíndrica y algo más de dos centímetros de largo, con un espesor de 1,5 centímetros. Está formado por dos orificios, el interno que limita con el cuerpo uterino y el externo, en contacto con la vagina. La mucosa tiene un epitelio cilíndrico que segrega moco cervical.
Es la región superior del útero, de forma convexa. El límite inferior se relaciona con los orificios de las trompas de Falopio. El fondo es la región más ancha del útero, con 4-5 centímetros.
Cuerpo
Es de aspecto achatado en sentido ántero posterior, con una longitud de 5-6 centímetros. Los bordes laterales presentan los ligamentos anchos del útero. Las trompas de Falopio desembocan en la parte superior del cuerpo uterino. El grosor del cuerpo uterino es de alrededor de 2 centímetros. La parte inferior se estrecha, continuándose con el cuello o cérvix a través de un istmo.
Cuello o Cérvix
Es la parte más fija del útero. Posee forma cilíndrica y algo más de dos centímetros de largo, con un espesor de 1,5 centímetros. Está formado por dos orificios, el interno que limita con el cuerpo uterino y el externo, en contacto con la vagina. La mucosa tiene un epitelio cilíndrico que segrega moco cervical.
La arteria uterina, rama de la ilíaca interna, es la encargada del riego sanguíneo del útero. Está sostenida por el ligamento ancho y se relaciona con los bordes del útero. La arteria uterina tiene la particularidad de ser muy tortuosa, acompañando el estiramiento del órgano cuando está en gestación.
Las funciones del útero son brindar nutrientes al embrión y al feto, alojarlos para permitir su crecimiento y contribuir a su expulsión cuando llega el nacimiento.
 PAPANICOLAOU
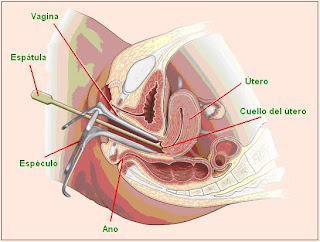
PAPANICOLAOUEs un método preventivo de diagnóstico orientado a detectar anomalías en las células del cuello uterino, que a futuro puedan derivar en la formación de estructuras cancerígenas.
La técnica, totalmente indolora, consiste en dilatar las paredes de la vagina por medio de un instrumento llamado espéculo. Seguidamente se introduce una espátula de madera o de plástico hasta el fondo de la vagina y se frota el cuello uterino en forma suave y delicada. Con esta maniobra se obtienen células descamadas presentes alrededor y dentro del cuello uterino. Se retira la espátula y se coloca la muestra sobre un portaobjetos, perfectamente acondicionada para enviarla al laboratorio.
Las mujeres que han mantenido relaciones sexuales deben realizarse la prueba de Papanicolaou por lo menos una vez por año, si los resultados fueron normales. Aquellas que no se iniciaron sexualmente, a partir de los 20 años.
Esta prueba citológica se realiza cuando la mujer no tiene el periodo menstrual. Además, tiene que haber abstinencia sexual durante las últimas 48 horas y no haber utilizado tampones ni óvulos vaginales durante ese mismo lapso de tiempo. El Papanicolaou es un examen sencillo, económico y con un alto índice de confiabilidad.
Toma de muestra para la prueba de Papanicolaou
En el siguiente vídeo se muestra la técnica para la prueba de Papanicolau.
VAGINA
Órgano reproductor interno, hueco y fibromusculoso. Se extiende desde el cuello del útero, en el extremo superior, hasta la vulva en el inferior. La vagina tiene una longitud de 8-12 centímetros, pero al dilatarse alcanza unos 4-5 centímetros más. El diámetro oscila entre 3-4 centímetros.
La vagina se localiza por detrás de la vejiga urinaria y la uretra, y por delante del recto. No es posible observar la cavidad vaginal desde el exterior. Separando los labios vulgares solo se visualiza el orificio de entrada de la vagina, llamado introito. Ese orificio presenta un repliegue membranoso llamado himen, que reduce parcialmente su diámetro. El himen será descripto al tratar los órganos genitales externos.
Las paredes de la vagina también poseen tres capas.
-Serosa: formada por tejido conectivo fibroelástico.
-Muscular: tiene dos capas de tejido muscular liso, una circular que es interna y otra longitudinal por encima de la anterior.
-Mucosa: posee un epitelio estratificado apoyado sobre abundantes fibras elásticas que se unen a la capa muscular lisa.
La vagina no posee glándulas (carece de submucosa). Se mantiene lubricada por las secreciones del cuello del útero y de las glándulas de Bartholin, ubicadas en la parte anterior de la vagina (vestíbulo vulvar).
 Junto con la vulva, la vagina es un órgano de la copulación. Tiene por función alojar el pene durante el acto sexual y dar paso al feto y a la placenta cuando se produce el alumbramiento.
Junto con la vulva, la vagina es un órgano de la copulación. Tiene por función alojar el pene durante el acto sexual y dar paso al feto y a la placenta cuando se produce el alumbramiento.
La vagina se localiza por detrás de la vejiga urinaria y la uretra, y por delante del recto. No es posible observar la cavidad vaginal desde el exterior. Separando los labios vulgares solo se visualiza el orificio de entrada de la vagina, llamado introito. Ese orificio presenta un repliegue membranoso llamado himen, que reduce parcialmente su diámetro. El himen será descripto al tratar los órganos genitales externos.
Las paredes de la vagina también poseen tres capas.
-Serosa: formada por tejido conectivo fibroelástico.
-Muscular: tiene dos capas de tejido muscular liso, una circular que es interna y otra longitudinal por encima de la anterior.
-Mucosa: posee un epitelio estratificado apoyado sobre abundantes fibras elásticas que se unen a la capa muscular lisa.
La vagina no posee glándulas (carece de submucosa). Se mantiene lubricada por las secreciones del cuello del útero y de las glándulas de Bartholin, ubicadas en la parte anterior de la vagina (vestíbulo vulvar).
 Junto con la vulva, la vagina es un órgano de la copulación. Tiene por función alojar el pene durante el acto sexual y dar paso al feto y a la placenta cuando se produce el alumbramiento.
Junto con la vulva, la vagina es un órgano de la copulación. Tiene por función alojar el pene durante el acto sexual y dar paso al feto y a la placenta cuando se produce el alumbramiento.
Genitales internos de la mujer
 El punto G
El punto GEs una zona muy sensible, pequeña y rugosa, con muchas terminaciones nerviosas. Se ubica en la pared frontal de la vagina (o superior si la mujer está en decúbito dorsal), a 5 centímetros del introito, por detrás de la vejiga y rodeando a la uretra. Ernst Gräfenberg, ginecólogo alemán, descubrió que la estimulación del punto G mediante suave presión desencadena orgasmos más explosivos y sensaciones sexuales muy placenteras.
 Los genitales externos de la mujer rodean el orificio de entrada a la vagina, y se denominan vulva. La vulva está formada por el monte de Venus, los labios mayores, los labios menores, el clítoris y el vestíbulo vulvar.
Los genitales externos de la mujer rodean el orificio de entrada a la vagina, y se denominan vulva. La vulva está formada por el monte de Venus, los labios mayores, los labios menores, el clítoris y el vestíbulo vulvar.MONTE DE VENUS
Es una prominencia formada por tejido adiposo, que se sitúa sobre la unión de los huesos púbicos (sínfisis púbica). El monte de Venus posee glándulas sudoríparas y sebáceas. Cumple con la función de amortiguar los movimientos durante el acto sexual. En la pubertad, momento donde la mujer alcanza el desarrollo sexual y es apta para procrear, el monte de Venus se cubre de vello púbico con forma de triángulo, donde la base se sitúa en la parte superior y uno de los vértices se continúa con los labios mayores en la parte inferior.
Monte de Venus sin el vello púbico
 LABIOS MAYORES
LABIOS MAYORESSon dos pliegues redondeados de piel, de unos 8-10 centímetros de largo, que nacen del monte de Venus y terminan en el perineo. El perineo o periné es el piso de la pelvis, que en su parte externa se extiende desde el ano al escroto en el hombre (A) y desde el ano a los labios mayores en la mujer (B).
Algunas mujeres deben someterse a una episiotomía antes de dar a luz, con el fin de ampliar el canal blando del parto y apresurar la salida del feto. La episiotomía consiste en realizar una incisión en el perineo que abarque la piel, los músculos y la mucosa de la vagina.
Episiotomía

Los bordes laterales de ambos labios mayores se funden con el perineo, mientras que los mediales son libres y determinan la hendidura vulvar. Se cubren de vello púbico en la pubertad y es una zona de excitación sexual cuando es debidamente estimulada.
Los labios mayores, homólogos al escroto masculino, tienen por función proteger los labios menores, el clítoris y el vestíbulo vulvar, como así también los conductos glandulares y el orificio o meato uretral, que conduce la orina hacia el exterior desde la vejiga.
LABIOS MENORES
Son dos pliegues de piel que se ubican hacia dentro de los labios mayores. Son más chicos que los labios externos y carecen de vello púbico. Los bordes laterales están adheridos, mientras que los mediales son libres y limitan con el vestíbulo vulvar. En su extremo anterior, la piel externa de ambos labios se une formando el prepucio del clítoris. La piel interna también se une, por debajo del clítoris, originando el frenillo del clítoris.
Los labios menores pueden ser muy visibles en algunos casos o estar ocultos en otros. Están provistos de pequeñas glándulas sebáceas y de numerosas terminaciones nerviosas. Tienen por función proteger el clítoris y la vagina de agentes contaminantes.
CLÍTORIS
Estructura de tamaño variable, situada en la parte anterior del vestíbulo vulvar. El clítoris es el órgano homólogo del pene, constituido por tejido eréctil que rodea a dos cuerpos cavernosos, sin orificio uretral. Está protegido por la piel externa de los labios menores que actúan como un capuchón llamado prepucio del clítoris. Hacia atrás se ubica el meato uretral.
El clítoris es un órgano muy sensible que proporciona placenteras sensaciones sexuales. Está compuesto por tres partes, el glande, el cuerpo y la raíz. En su conjunto, el clítoris mide 10-12 centímetros.
Glande
Es la parte visible, formada por una mucosa y provista de numerosas terminaciones nerviosas. En reposo mide 5-7 milímetros y en erección hasta 2-3 centímetros.
Cuerpo
Es la continuación del glande y no se aprecia a simple vista. Tiene una longitud de 3-4 centímetros y 5 milímetros de ancho.
Raíz
Corresponde al cuerpo cavernoso, que se bifurca en forma de V invertida donde cada rama se extiende hasta los bordes laterales de la vagina.
A los lados de la entrada a la vagina hay dos estructuras de tejido eréctil llamadas bulbos vestibulares, homólogos del cuerpo esponjoso masculino. Cuando ambos bulbos convergen, toman relación con el cuerpo del clítoris. En la excitación sexual, los bulbos vestibulares se llenan de sangre y provocan el agrandamiento de la vagina y de la vulva. Los bulbos vestibulares y el clítoris son las dos únicas estructuras dotadas de tejido eréctil.
Los labios menores pueden ser muy visibles en algunos casos o estar ocultos en otros. Están provistos de pequeñas glándulas sebáceas y de numerosas terminaciones nerviosas. Tienen por función proteger el clítoris y la vagina de agentes contaminantes.
CLÍTORIS
Estructura de tamaño variable, situada en la parte anterior del vestíbulo vulvar. El clítoris es el órgano homólogo del pene, constituido por tejido eréctil que rodea a dos cuerpos cavernosos, sin orificio uretral. Está protegido por la piel externa de los labios menores que actúan como un capuchón llamado prepucio del clítoris. Hacia atrás se ubica el meato uretral.
El clítoris es un órgano muy sensible que proporciona placenteras sensaciones sexuales. Está compuesto por tres partes, el glande, el cuerpo y la raíz. En su conjunto, el clítoris mide 10-12 centímetros.
Glande
Es la parte visible, formada por una mucosa y provista de numerosas terminaciones nerviosas. En reposo mide 5-7 milímetros y en erección hasta 2-3 centímetros.
Cuerpo
Es la continuación del glande y no se aprecia a simple vista. Tiene una longitud de 3-4 centímetros y 5 milímetros de ancho.
Raíz
Corresponde al cuerpo cavernoso, que se bifurca en forma de V invertida donde cada rama se extiende hasta los bordes laterales de la vagina.
A los lados de la entrada a la vagina hay dos estructuras de tejido eréctil llamadas bulbos vestibulares, homólogos del cuerpo esponjoso masculino. Cuando ambos bulbos convergen, toman relación con el cuerpo del clítoris. En la excitación sexual, los bulbos vestibulares se llenan de sangre y provocan el agrandamiento de la vagina y de la vulva. Los bulbos vestibulares y el clítoris son las dos únicas estructuras dotadas de tejido eréctil.
 VESTÍBULO VULVAR
VESTÍBULO VULVAREs un espacio de forma navicular, que se observa al retirar los labios menores hacia los lados. Se encuentra entre los labios menores y el orificio de entrada a la vagina o introito. En la parte anterior del vestíbulo vulvar se ubica el glande del clítoris. La uretra femenina, que conduce la orina desde la vejiga para su eliminación, tiene unos 4 centímetros de largo. Desemboca en el meato uretral, unos dos centímetros por detrás (hacia dorsal) del glande del clítoris.
A ambos lados del meato u orificio uretral (ubicación paracentral), desembocan los conductos de las dos glándulas de Skene, o parauretrales. Durante la excitación sexual, estas glándulas se llenan de líquido que es eliminado al producirse el orgasmo femenino.
A los lados del orificio vaginal hay dos pequeñas glándulas de Bartholin, encargadas de segregar una sustancia mucoide que lubrica el vestíbulo vulvar facilitando la penetración. Sus conductos tienen un centímetro de largo y desembocan entre los labios menores de la vulva y el himen. Las glándulas de Bartholin son homólogas a las glándulas de Cowper (bulbouretrales) masculinas.
Vestíbulo vulvar

En síntesis, el vestíbulo vulvar presenta seis orificios: el introito, el meato uretral y los dos conductos de cada una de las glándulas de Skene y de Bartholin. Cabe señalar que en el vestíbulo vulvar también hay numerosas y pequeñas glándulas de Huguier, encargadas de segregar material mucoso.
En párrafos anteriores se hizo mención al himen, ubicado alrededor del orificio de entrada de la vagina. El himen es una membrana fina y elástica de tejido conectivo laxo, de color rosa claro y de forma variable, situada en el fondo del vestíbulo vulvar. Establece el límite entre la vulva y la vagina. Por lo general el himen tiene forma semilunar, permitiendo que el flujo de sangre menstrual salga al exterior a través de la vagina. No obstante, el himen puede no tener perforación, ser microperforado o tabicado.
-Himen no perforado: cubre totalmente la entrada a la vagina, con lo cual no puede salir la sangre menstrual al iniciarse el desarrollo sexual. La sangre se acumula en la vagina produciendo molestias y dolor abdominal.
-Himen microperforado: obstruye casi todo el introito, dejando apenas una mínima abertura para el pasaje del flujo menstrual. En este caso es muy poco el sangrado que fluye por el introito, ocasionando similares problemas que el himen no perforado.
-Himen tabicado: es producto de una tira adicional de membrana que divide el introito en dos aberturas. Si bien la sangre menstrual puede fluir, en algunos casos es difícil la colocación de tampones durante la menstruación. La corrección de un himen no perforado, microperforado o tabicado se realiza mediante una sencilla intervención quirúrgica con el fin de quitar el himen en exceso para establecer una abertura normal.
Con el primer contacto sexual, hecho conocido vulgarmente como “pérdida de la virginidad”, se desgarra sin que ello necesariamente se deba acompañar de dolor y pérdida de sangre. Si ello ocurre, es probable que la causa sea una penetración brusca y forzada junto a una excitación sexual escasa o nula. Otra causa de dolor y sangrado por desgarro del himen es el vaginismo, es decir, la involuntaria contracción de los músculos de la vagina producto de factores psicológicos, como temor a sentir dolor al ser penetrada, traumas durante la niñez, educación austera, etc. que impiden llevar a cabo el acto sexual.
Aquellas mujeres que alcanzan una buena lubricación producto de una excitación adecuada no sienten dolor ni presentan hemorragias en la primera penetración. Luego del primer acto sexual, el himen queda desplazado hacia los bordes del orificio vaginal externo. Recién desaparece cuando se produce el primer parto.
Tipos de himen

Órganos del sistema reproductor femenino

 FISIOLOGÍA DEL SISTEMA REPRODUCTOR FEMENINO
FISIOLOGÍA DEL SISTEMA REPRODUCTOR FEMENINOLa formación de células sexuales femeninas (ovocitos) se denomina ovogénesis. Se produce por medio de la mitosis y la meiosis dentro de los folículos ováricos, partiendo de células germinales diploides. La ovogénesis se lleva a cabo en dos períodos.
Ovogénesis prenatal
Las células germinales se reproducen por mitosis sucesivas en la etapa embrionaria. Al llegar a los ovarios continúan dividiéndose, produciendo millares de ovogonias. Las ovogonias dan origen a ovocitos primarios, también diploides. Los ovocitos primarios se rodean de células foliculares y epiteliales planas, formando el folículo primordial. Cerca del séptimo mes de gestación, los ovocitos primarios comienzan a dividirse por meiosis I. Al llegar al diploteno de la profase I, la meiosis se detiene hasta que llega la pubertad, momento en que se reanuda, continuando durante toda la vida fértil de la mujer. Ese prolongado lapso de inactividad se denomina dictiotena.
Ovogénesis posnatal
Cuando llega la pubertad empiezan a madurar los folículos y los ovocitos primarios aumentan de tamaño. Un poco antes de que la mujer ovule, concluye la meiosis I y se genera un ovocito secundario haploide. Si hay fecundación, el ovocito secundario reanuda la meiosis II hasta el final, formándose un ovocito haploide maduro. Si no hay fecundación, el ovocito secundario es eliminado con la menstruación.
Cerca de dos millones de ovocitos primarios se forman en los ovarios durante la etapa embrionaria, cantidad que al nacimiento se reduce a 400000 aproximadamente. Vale decir que cada ovario alberga alrededor de 200000 ovocitos. De los 400000 folículos que posee una mujer joven, solo el 1%, es decir 400, se han de liberar mientras sea fértil. Cada 28 días como promedio maduran alrededor de 5 a 15 folículos, pero generalmente solo un ovocito se libera del ovario, degenerando el resto.
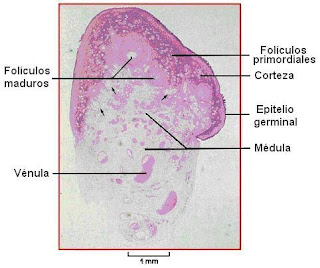
La foliculogénesis es la formación y maduración de los folículos ováricos, a partir de los folículos primordiales hasta períodos intermedios o finales. En la corteza del ovario hay folículos que están en distinta etapa de maduración. Esos folículos toman el nombre de primordiales, primarios, secundarios y terciarios.
Folículos primordiales
Son los más abundantes. Se forman en la vida embrionaria y contienen una capa de células foliculares y epiteliales planas.
 Durante la etapa fetal se inicia la ovogénesis. Los ovocitos primarios empiezan a dividirse por meiosis I. Durante la profase I, en diploteno, la meiosis se detiene para reanudarse cuando la niña llega a la pubertad. Es así que el folículo primordial rodea al ovocito primario que está en dictiotena.
Durante la etapa fetal se inicia la ovogénesis. Los ovocitos primarios empiezan a dividirse por meiosis I. Durante la profase I, en diploteno, la meiosis se detiene para reanudarse cuando la niña llega a la pubertad. Es así que el folículo primordial rodea al ovocito primario que está en dictiotena.Folículos primarios
Cuando se llega a la pubertad, las células foliculares que eran planas son ahora cúbicas, las cuales encierran a ovocitos primarios, también en dictiotena, pero que han aumentado de tamaño. Puesto que se van formando nuevas capas de células que rodean al ovocito, es posible reconocer folículos primarios con una lámina o más láminas alrededor.
Folículo primario unilaminar
 Folículos secundarios
Folículos secundarios
Son aquellos que, tras su crecimiento, alcanzan un diámetro cercano a 300 micras. Los folículos secundarios poseen varias capas de células granulosas que encierran a un ovocito secundario de 90-100 micras. En su interior se forman cavidades con líquido folicular que provee de nutrientes al ovocito.

Folículos terciarios o de De Graff
Es un folículo maduro cuyo diámetro aproximado es de 20 milímetros. Están constituidos por varias capas de células granulosas que se van ahuecando, formando un antro que se llena de líquido a medida que se acerca a la superficie del ovario. El folículo terciario contiene un ovocito secundario latente en la profase de la mitosis I (dictiotena) que se prepara para ser expulsado hacia la trompa de Falopio.
Es un folículo maduro cuyo diámetro aproximado es de 20 milímetros. Están constituidos por varias capas de células granulosas que se van ahuecando, formando un antro que se llena de líquido a medida que se acerca a la superficie del ovario. El folículo terciario contiene un ovocito secundario latente en la profase de la mitosis I (dictiotena) que se prepara para ser expulsado hacia la trompa de Falopio.
 Los ovarios, igual que los testículos, son glándulas de secreción mixta. La función exócrina (secreción externa) está encargada de la formación y maduración de los ovocitos. La función endócrina (de secreción interna) segrega hormonas que se vierten a la sangre, como los estrógenos y la progesterona entre otras, responsables del desarrollo y los cambios físicos propios del género femenino.
Los ovarios, igual que los testículos, son glándulas de secreción mixta. La función exócrina (secreción externa) está encargada de la formación y maduración de los ovocitos. La función endócrina (de secreción interna) segrega hormonas que se vierten a la sangre, como los estrógenos y la progesterona entre otras, responsables del desarrollo y los cambios físicos propios del género femenino.Cuerpo lúteo
Es una masa de color amarillento que se forma a partir del folículo de De Graaf ni bien se produce la ovulación. El cuerpo lúteo o cuerpo amarillo es como un quiste fisiológico producto de la transformación sufrida por el folículo de De Graaf al desprenderse el ovocito. Esta estructura segrega una hormona llamada progesterona, encargada de preparar la mucosa uterina para una supuesta anidación del óvulo fértil y para impedir una nueva ovulación. Cuando el óvulo es fertilizado, se mantiene hasta el tercer mes de gestación para luego regresar gradualmente. Si no hay concepción, el cuerpo lúteo se atrofia y se vuelve fibroso, transformándose en una cicatriz llamada cuerpo albicans. Por otra parte, la tasa de progesterona en sangre disminuye y se produce un período menstrual.
Cuerpo lúteo
Cuando se alcanza la madurez sexual los órganos genitales empiezan a desarrollarse y se producen cambios físicos evidentes en el hombre y en la mujer, producto del aumento de hormonas sexuales en la sangre.
La capacidad de reproducción en los hombres es continua a partir del desarrollo sexual, manteniéndose durante muchos años, incluso hasta la muerte en algunos casos. Por el contrario, la mujer tiene una capacidad reproductiva cíclica, cada 28 días aproximadamente. Por lo tanto, el ciclo sexual o menstrual solo se presenta en la mujer. Se inicia entre los 11-13 años de edad, con la primera menstruación o menarquia y finaliza con la menopausia, a los 45-55 años.
CICLO SEXUAL
Es un proceso acompañado de cambios hormonales manifiestos, donde los ovocitos inician su desarrollo para luego ser fecundados. La duración del ciclo sexual de la mujer varía entre 21-35 días, con un promedio de 28 días. En la mitad de ese lapso de tiempo se produce la ovulación. Todo el proceso está regulado por hormonas segregadas por dos glándulas, la hipófisis y el ovario. La hipófisis es una glándula endócrina de fundamental importancia, ya que regula la mayoría de los procesos biológicos que se producen en el organismo. Se aloja en la base del cráneo, sobre el hueso esfenoides. Entre otras, la hipófisis segrega la hormona folículo estimulante (FSH), la luteinizante (LH) y la luteotrófica (LTH) o prolactina. Todas ellas actúan sobre el ovario y el testículo. La FSH estimula la maduración de los folículos y de los espermatozoides, mientras que la LH induce la ovulación y activa la formación del cuerpo lúteo. La LTH actúa sobre las glándulas mamarias estimulando la secreción de leche. La asociación equilibrada de estas tres hormonas segregadas por la glándula hipófisis hace posible el normal funcionamiento de las gónadas.
El ovario, la placenta y las glándulas adrenales producen estrógenos, progesterona y andrógenos. Los andrógenos son los precursores metabólicos de los estrógenos. Otra hormona, la relaxina, es sintetizada por el cuerpo lúteo y la placenta. Contribuye a relajar el cuello uterino y los ligamentos pelvianos al momento del parto.
Estrógenos
Estas hormonas se producen a partir del colesterol por los folículos ováricos, el cuerpo lúteo y la placenta. Los estrógenos son responsables de los caracteres sexuales secundarios femeninos, es decir, mayor desarrollo de las mamas, una pelvis más ancha que la masculina para favorecer el trabajo del parto, menor cantidad de vello en el cuerpo, voz más aguda y piel fina, entre otros. El vello que aparece en las axilas y en el pubis a partir de la pubertad es a causa de otras hormonas llamadas andrógenos, segregadas por las glándulas suprarrenales. Los estrógenos son responsables de la mineralización de los huesos, favoreciendo los depósitos de calcio.
Durante el ciclo sexual, los estrógenos producen mayor irrigación sanguínea en el útero, estimulan las glándulas uterinas a producir moco cervical y aumentan el grosor del endometrio.
Progesterona
Esta hormona es segregada por el cuerpo lúteo y por la placenta. Cuando el óvulo es fecundado, impide que nuevos folículos maduren y estimula la secreción de moco cervical, que bloquea la entrada al cuello uterino y dificulta el pasaje de espermatozoides. Además, la progesterona se complementa con los estrógenos al activar la secreción de las glándulas mamarias.
El ciclo sexual se divide en dos partes, una fase folicular y una fase luteal. Entre ambas se produce la ovulación.
Fase folicular
En ciclos regulares de 28 días, se inicia el día 1 con la menstruación y finaliza el día 14 cuando se produce la ovulación. La concentración sanguínea de estrógenos y progesterona es baja, con lo cual el engrosamiento epitelial del endometrio se desprende. Ello ocasiona el arrastre y ruptura de los capilares sanguíneos vecinos, con producción de un sangrado o flujo menstrual conocido como menstruación, que dura alrededor de 3-5 días. La frecuencia y duración de las primeras menstruaciones suelen ser irregulares.
Durante el periodo menstrual hay un aumento en sangre de la hormona folículo estimulante que actúa sobre 10-30 folículos para que inicien su maduración. Solo un folículo ha de madurar para transformarse en folículo de De Graaf, involucionando el resto.
Los folículos ováricos producen estrógenos, que se incrementan en el día 5-7 del ciclo. Los estrógenos actúan sobre el endometrio engrosando sus paredes y estimulando la secreción de sus glándulas mucosas. En el cérvix hay un incremento de moco que favorece el movimiento de los espermatozoides desde la vagina hasta las trompas de Falopio. Alrededor de los 12-13 días de iniciada la fase folicular hay un nuevo ascenso de hormona FSH y un aumento de hormona luteinizante. Entre 15 y 30 horas más tarde se produce la ovulación y el inmediato aumento de progesterona en sangre.
Ovulación
Se produce entre ambas fases del ciclo, alrededor del día 14 en mujeres con períodos regulares de 28 días. El ovario que ovula puede ser tanto el derecho como el izquierdo. El folículo de De Graaf contiene un ovocito secundario latente en la profase de la mitosis I (dictiotena). Se va acercando a la superficie del ovario, se rompen sus paredes y deja escapar el mencionado ovocito secundario. Una de las trompas de Falopio lo recibe y ayuda a movilizarlo, mediante los cilios de la mucosa epitelial y de las contracciones del músculo liso parietal. Los espermatozoides, provenientes del semen eyaculado en la vagina, fertilizan al ovocito en el tercio superior de la trompa de Falopio. En su descenso al útero, el huevo fértil sufre sucesivas divisiones hasta que anida en el endometrio alrededor del sexto día de la fecundación.
La capacidad de reproducción en los hombres es continua a partir del desarrollo sexual, manteniéndose durante muchos años, incluso hasta la muerte en algunos casos. Por el contrario, la mujer tiene una capacidad reproductiva cíclica, cada 28 días aproximadamente. Por lo tanto, el ciclo sexual o menstrual solo se presenta en la mujer. Se inicia entre los 11-13 años de edad, con la primera menstruación o menarquia y finaliza con la menopausia, a los 45-55 años.
CICLO SEXUAL
Es un proceso acompañado de cambios hormonales manifiestos, donde los ovocitos inician su desarrollo para luego ser fecundados. La duración del ciclo sexual de la mujer varía entre 21-35 días, con un promedio de 28 días. En la mitad de ese lapso de tiempo se produce la ovulación. Todo el proceso está regulado por hormonas segregadas por dos glándulas, la hipófisis y el ovario. La hipófisis es una glándula endócrina de fundamental importancia, ya que regula la mayoría de los procesos biológicos que se producen en el organismo. Se aloja en la base del cráneo, sobre el hueso esfenoides. Entre otras, la hipófisis segrega la hormona folículo estimulante (FSH), la luteinizante (LH) y la luteotrófica (LTH) o prolactina. Todas ellas actúan sobre el ovario y el testículo. La FSH estimula la maduración de los folículos y de los espermatozoides, mientras que la LH induce la ovulación y activa la formación del cuerpo lúteo. La LTH actúa sobre las glándulas mamarias estimulando la secreción de leche. La asociación equilibrada de estas tres hormonas segregadas por la glándula hipófisis hace posible el normal funcionamiento de las gónadas.
El ovario, la placenta y las glándulas adrenales producen estrógenos, progesterona y andrógenos. Los andrógenos son los precursores metabólicos de los estrógenos. Otra hormona, la relaxina, es sintetizada por el cuerpo lúteo y la placenta. Contribuye a relajar el cuello uterino y los ligamentos pelvianos al momento del parto.
Estrógenos
Estas hormonas se producen a partir del colesterol por los folículos ováricos, el cuerpo lúteo y la placenta. Los estrógenos son responsables de los caracteres sexuales secundarios femeninos, es decir, mayor desarrollo de las mamas, una pelvis más ancha que la masculina para favorecer el trabajo del parto, menor cantidad de vello en el cuerpo, voz más aguda y piel fina, entre otros. El vello que aparece en las axilas y en el pubis a partir de la pubertad es a causa de otras hormonas llamadas andrógenos, segregadas por las glándulas suprarrenales. Los estrógenos son responsables de la mineralización de los huesos, favoreciendo los depósitos de calcio.
Durante el ciclo sexual, los estrógenos producen mayor irrigación sanguínea en el útero, estimulan las glándulas uterinas a producir moco cervical y aumentan el grosor del endometrio.
Progesterona
Esta hormona es segregada por el cuerpo lúteo y por la placenta. Cuando el óvulo es fecundado, impide que nuevos folículos maduren y estimula la secreción de moco cervical, que bloquea la entrada al cuello uterino y dificulta el pasaje de espermatozoides. Además, la progesterona se complementa con los estrógenos al activar la secreción de las glándulas mamarias.
El ciclo sexual se divide en dos partes, una fase folicular y una fase luteal. Entre ambas se produce la ovulación.
Fase folicular
En ciclos regulares de 28 días, se inicia el día 1 con la menstruación y finaliza el día 14 cuando se produce la ovulación. La concentración sanguínea de estrógenos y progesterona es baja, con lo cual el engrosamiento epitelial del endometrio se desprende. Ello ocasiona el arrastre y ruptura de los capilares sanguíneos vecinos, con producción de un sangrado o flujo menstrual conocido como menstruación, que dura alrededor de 3-5 días. La frecuencia y duración de las primeras menstruaciones suelen ser irregulares.
Durante el periodo menstrual hay un aumento en sangre de la hormona folículo estimulante que actúa sobre 10-30 folículos para que inicien su maduración. Solo un folículo ha de madurar para transformarse en folículo de De Graaf, involucionando el resto.
Los folículos ováricos producen estrógenos, que se incrementan en el día 5-7 del ciclo. Los estrógenos actúan sobre el endometrio engrosando sus paredes y estimulando la secreción de sus glándulas mucosas. En el cérvix hay un incremento de moco que favorece el movimiento de los espermatozoides desde la vagina hasta las trompas de Falopio. Alrededor de los 12-13 días de iniciada la fase folicular hay un nuevo ascenso de hormona FSH y un aumento de hormona luteinizante. Entre 15 y 30 horas más tarde se produce la ovulación y el inmediato aumento de progesterona en sangre.
Ovulación
Se produce entre ambas fases del ciclo, alrededor del día 14 en mujeres con períodos regulares de 28 días. El ovario que ovula puede ser tanto el derecho como el izquierdo. El folículo de De Graaf contiene un ovocito secundario latente en la profase de la mitosis I (dictiotena). Se va acercando a la superficie del ovario, se rompen sus paredes y deja escapar el mencionado ovocito secundario. Una de las trompas de Falopio lo recibe y ayuda a movilizarlo, mediante los cilios de la mucosa epitelial y de las contracciones del músculo liso parietal. Los espermatozoides, provenientes del semen eyaculado en la vagina, fertilizan al ovocito en el tercio superior de la trompa de Falopio. En su descenso al útero, el huevo fértil sufre sucesivas divisiones hasta que anida en el endometrio alrededor del sexto día de la fecundación.
Descenso del huevo por la trompa de Falopio
 Algunas mujeres manifiestan dolor previo al momento de la ovulación del lado del ovario que eliminó el ovocito, sin que se conozca la causa hasta ahora. Esas molestias pueden durar breves instantes o prolongarse durante algunas horas, sin que necesariamente se presenten en todos los ciclos.
Algunas mujeres manifiestan dolor previo al momento de la ovulación del lado del ovario que eliminó el ovocito, sin que se conozca la causa hasta ahora. Esas molestias pueden durar breves instantes o prolongarse durante algunas horas, sin que necesariamente se presenten en todos los ciclos.Luego de 24-48 horas post-ovulación se produce un ligero aumento de la temperatura corporal de 0,5º C o algo más, que se mantiene hasta la próxima menstruación debido al aumento de progesterona. Si hay fecundación, la temperatura permanece algo elevada.
Fase luteal
En la medida que el ovocito no sea fertilizado, la fase luteal tiene una duración aproximada de 14 días, y termina con la próxima menstruación o inicio de un nuevo ciclo. Las hormonas folículo estimulante y luteinizante descienden bruscamente. El folículo de De Graaf se transforma en un cuerpo lúteo, estructura que inicia la secreción de progesterona para que estimule el crecimiento del endometrio. Los estrógenos aumentan la oferta de sangre en el endometrio y acondicionan el útero para proteger al ovocito ante una posible nidación. Cuando no hay fecundación, el cuerpo lúteo comienza a involucionar hasta que se forma una cicatriz, el cuerpo albicans. En consecuencia, la tasa de estrógenos y progesterona comienza a descender, lo que provoca descamación de la mucosa del endometrio con ruptura de vasos sanguíneos. El flujo hemorrágico es expulsado al exterior a través de la vagina, iniciándose un nuevo periodo menstrual, es decir, un nuevo ciclo sexual.
Cuando el ovocito es fecundado, aparece en la sangre y la orina una sustancia denominada gonadotrofina coriónica humana (GCH), hormona segregada por las células trofoblásticas de la placenta, que empiezan a formarse a partir de los 7 días de producida la fertilización. La GCH tiene por función mantener la actividad del cuerpo lúteo o amarillo para que siga produciendo progesterona y así sostener la gestación. La GCH actúa hasta el primer trimestre del embarazo, momento en que la placenta es capaz de producir por si misma la progesterona necesaria sin depender del cuerpo lúteo. Debido a que la gonadotrofina coriónica humana es segregada exclusivamente por la placenta, se utiliza en el diagnóstico de embarazo a través de tiras reactivas que evidencian su presencia en la orina.
Se considera que el período fértil en la mujer se ubica entre los 11-17 días de un ciclo menstrual regular. El ovocito permanece viable alrededor de 24 horas, mientras que los espermatozoides son activos durante 3-5 días.
Moco cervical
Es una sustancia mucoide segregada por las glándulas presentes en el interior del cuello uterino. Tiene por función facilitar el paso de los espermatozoides y evitar la entrada de gérmenes al útero. Su consistencia es variable de acuerdo al momento del ciclo sexual. Luego de la menstruación, a partir del día 5 aproximadamente, la secreción de moco es ácida y escasa debido a un bajo nivel de estrógenos. La vagina se presenta muy poco húmeda, en coincidencia con los días no fértiles.
Alrededor del día 11 del ciclo, cuando se acerca el momento de la ovulación y la tasa de estrógenos va en aumento, la vagina comienza a humedecerse y las secreciones uterinas se incrementan y se tornan menos ácidas, adoptando una forma más fluida y blanquecina. Cerca de los 2-3 días previos a la ovulación, el moco cervical se vuelve más fluido y transparente, similar a la clara de hueco crudo, pudiendo visualizarse a través de la vulva. Luego de la ovulación se vuelve amarillento, concentrado y algo pegajoso.
En síntesis, los sucesos que se manifiestan durante el ciclo sexual son los siguientes:
-Días 1-5: se elimina un flujo hemorrágico vía vaginal que no coagula, producto del desprendimiento de la mucosa uterina con ruptura de vasos sanguíneos. La hormona folículo estimulante produce la maduración de los folículos ováricos.
-Días 5-12: se incrementan los estrógenos en sangre, que estimulan las glándulas mamarias y actúan reparando la mucosa uterina dañada al inicio del ciclo.
-Días 12-13: hay un nuevo aumento de la FSH y de la hormona luteinizante.
-Día 14: se produce la ovulación. La FSH y LH descienden y empieza a formarse el cuerpo lúteo. Si durante las primeras 36 horas post-ovulación el ovocito no es fertilizado se produce su involución.
-Días 15-23: luego de la ovulación, el cuerpo lúteo segrega progesterona y estrógenos para preparar al útero.
-Días 23-28: si no se fertiliza el ovocito, el cuerpo lúteo involuciona. Descienden los estrógenos y la progesterona, se desprende la mucosa uterina y se desgarran los vasos sanguíneos. Comienza un nuevo ciclo.
Alrededor del día 11 del ciclo, cuando se acerca el momento de la ovulación y la tasa de estrógenos va en aumento, la vagina comienza a humedecerse y las secreciones uterinas se incrementan y se tornan menos ácidas, adoptando una forma más fluida y blanquecina. Cerca de los 2-3 días previos a la ovulación, el moco cervical se vuelve más fluido y transparente, similar a la clara de hueco crudo, pudiendo visualizarse a través de la vulva. Luego de la ovulación se vuelve amarillento, concentrado y algo pegajoso.
En síntesis, los sucesos que se manifiestan durante el ciclo sexual son los siguientes:
-Días 1-5: se elimina un flujo hemorrágico vía vaginal que no coagula, producto del desprendimiento de la mucosa uterina con ruptura de vasos sanguíneos. La hormona folículo estimulante produce la maduración de los folículos ováricos.
-Días 5-12: se incrementan los estrógenos en sangre, que estimulan las glándulas mamarias y actúan reparando la mucosa uterina dañada al inicio del ciclo.
-Días 12-13: hay un nuevo aumento de la FSH y de la hormona luteinizante.
-Día 14: se produce la ovulación. La FSH y LH descienden y empieza a formarse el cuerpo lúteo. Si durante las primeras 36 horas post-ovulación el ovocito no es fertilizado se produce su involución.
-Días 15-23: luego de la ovulación, el cuerpo lúteo segrega progesterona y estrógenos para preparar al útero.
-Días 23-28: si no se fertiliza el ovocito, el cuerpo lúteo involuciona. Descienden los estrógenos y la progesterona, se desprende la mucosa uterina y se desgarran los vasos sanguíneos. Comienza un nuevo ciclo.
Ciclo sexual
 MENOPAUSIA
MENOPAUSIAEs el instante donde se interrumpe la menstruación y no vuelve a aparecer, con lo cual la mujer entra en la etapa no reproductiva. Si desde la fecha de la última menstruación hasta transcurridos 9-12 meses no hubo ningún tipo de pérdida, se considera que la mujer entró en la menopausia. En general, la última menstruación se manifiesta entre los 48-52 años de edad. El 1% de las mujeres pueden tener una menopausia precoz antes de los 40 años. Cuando la menopausia es tardía se presenta a partir de los 53-55 años.
CLIMATERIO
Es un conjunto de signos y síntomas (síndrome) que se presentan debido al agotamiento de la función ovárica. Como consecuencia, hay una disminución progresiva en la producción de estrógenos y progesterona. Esas variaciones hormonales, que marcan la transición entre el período fértil y no fértil de la vida, ocasionan importantes modificaciones desde el punto de vista biológico, físico, psíquico y social de la mujer. El climaterio se divide en tres etapas.
Climaterio perimenopáusico
Se presenta entre los 45-55 años. Los signos y síntomas generales del climaterio perimenopáusico son enrojecimiento de la piel, oleadas de calor, insomnio, cefaleas, sudoraciones nocturnas, aumentos en la frecuencia cardíaca y periodos menstruales irregulares, entre otros. Se ha establecido que la irregularidad de los ciclos menstruales durante el climaterio puede durar entre 2-5 años en la mayoría de los casos, ya sea acortándose o alargándose los días entre dos periodos. La desaparición repentina de la menstruación se produce en menos del 10% de las mujeres.
En el climaterio perimenopáusico puede haber cambios en el estado del ánimo, con comportamientos irritables y depresivos. Ello se debe a que los estrógenos no solo tienen acción sobre las glándulas ováricas y los órganos genitales internos y externos, sino también en otras partes del cuerpo como el cerebro, la piel, el sistema cardiovascular, los huesos, las articulaciones, etc. Por ejemplo, el descenso gradual de la tasa de estrógenos en sangre provoca irregularidades en determinadas funciones del sistema nervioso, alterándose la actividad de los neurotransmisores y con ello la regulación de la temperatura y de los capilares arteriales y venosos. Ello se traduce en oleadas de calor, en aumentos del ritmo cardíaco y en sudoraciones nocturnas que aparecen durante la perimenopausia. La sensación de calor se percibe en la cara, en la cabeza y en los hombros por ascenso de la temperatura. Duran entre 1 y 5 minutos y se acompañan de rubor en las zonas mencionadas.
Los órganos reproductores también sufren alteraciones durante el climaterio. Los ovarios se atrofian gradualmente, la superficie se hace rugosa y adopta una consistencia fibrosa. El útero se achica y se atrofia la mucosa uterina. En la vagina disminuyen las secreciones y se acorta el diámetro del introito. Aumenta el depósito de tejido graso, hay una menor producción de moco cervical y las glándulas mamarias involucionan.
Climaterio temprano
En algunas mujeres, los cambios en el funcionamiento ovárico pueden iniciarse antes de los 40 años. El climaterio temprano o premenopausia suele transcurrir sin alteraciones manifiestas hasta el momento en que aparecen los síntomas y signos.
Climaterio tardío
La aparición de la menopausia marca el inicio del climaterio tardío o postmenopausia, que se extiende aproximadamente hasta los 65 años de edad.
En condiciones normales, el organismo acumula la mayor cantidad de masa ósea hasta los 35 años. A partir de esa edad, comienza a reducirse gradualmente ese volumen. La osteoporosis es una enfermedad debida a la pérdida de calcio, fósforo y proteínas, con lo cual los huesos se debilitan y se hacen frágiles, adoptando una estructura esponjosa. Casi el 50% de las personas mayores de 70 años padecen alguna forma de osteoporosis. En los primeros años del climaterio tardío, la mujer es susceptible de sufrir este trastorno, ya que la carencia de estrógenos conspira con una efectiva absorción de calcio, ocasionando un esqueleto débil proclive a sufrir fracturas, en especial en la cadera y las vértebras. Como medida preventiva, el examen para determinar la densidad ósea es importante en mujeres postmenopáusicas, por más que no existan indicios de descalcificación.
Otro órgano que se ve afectada por el descenso de estrógenos es la piel, puesto que la hormona interviene de alguna manera en la producción de colágeno. Al disminuir los estrógenos, en el climaterio tardío la piel se vuelve más seca, frágil y arrugada, en especial en la cara y cuello.
Es importante señalar que son muy variables las alteraciones presentes en el síndrome climaterio entre las mujeres. Pueden evidenciarse todos o algunos de los signos y síntomas señalados, siendo a la vez más o menos acentuados. Juega un rol muy importante la situación emocional por la que esté atravesando cada mujer en edad de climaterio, por ejemplo armonía en el hogar, pareja estable, estado de viudez, separación conyugal, relación con los hijos, y situación social, entre otras.



















12 comentarios :
la informacion esta super clompleta... muy buen trabajo, y me ayudaste mucho con mi tarea de biologia! :) gracias
excelente informacion, completa y precisa..gracias :D
MUY BUEN TRABAJO ME AYUDO BASTANTE EN BIOLOGIA
excelente
asuuuuuu super buenasa esta informacion he me sirvio de mucha ayuda
me parecia muy exelente la informacion muy eficaz para una estudiante de cualquier nivel chevere ,,super
asu que vacan muy buena informacion..
Muy buenooo!!!!!!
Excelente información .nos permite salir de muchas dudas .gracias dios los bendiga. Que abríamos. Echo .cuando. mas los necesitamos.
SOY ESRUDIANTE DE ENFERMERÍA, EL ARTÍCULO ES EXCELENTE, LOS FELICITO.
MUY BUEN TRABAJO GRACIAS POR COMPARTIRLO UN SALUDO DESDE VERACRUZ MEXICO.DIOS LO BENDIGA
Gracias. Hey Que Genial!!! Esta TODO SUPER COMPLETO. Me ayudo resto en mi evaluacion de natu
:D
GRACIAS
Casi lloro. Me pidieron 30 partes de cada aparato y aquí encontré todo.
Publicar un comentario